Ingrese su ID de correo electrónico
FISIOLOGIA. / CARDIOVASCULAR. / CORAZÓN. / CONDUCTIBILIDAD CARDÍACA / ELECTROCARDIOGRAMA
ELECTROCARDIOGRAMA
TABLA DE CONTENIDO
- Registro de la actividad eléctrica del corazón
- Campos eléctricos cardíacos
- Dipolo eléctrico. Origen del VCG
- Eje eléctrico medio del corazón
- Registro del electrocardiograma (ECG)
- Derivaciones en el ECG
- Derivaciones bipolares
- Derivaciones monopolares
- Derivación precordial monopolar
- Ondas, intervalos y segmentos en un ECG
- Relación entre el VCG y el ECG
- Morfología del ECG en las derivaciones frontales
- Morfología del ECG en las derivaciones precordiales
- Interpretación del ECG
- Cálculo del eje eléctrico cardíaco: método Einthoven
- Cálculo del eje eléctrico cardíaco: método isodifásico
- Referencias
ANIMACIÓN 1.
REGISTRO DE LA ACTIVIDAD ELÉCTRICA DEL CORAZÓN.
REGISTRO DE LA ACTIVIDAD ELÉCTRICA DEL CORAZÓN
Sobre la base de las propiedades conductoras de los líquidos corporales (teoría del conductor de volumen), las corrientes eléctricas generadas en el corazón durante cada ciclo cardíaco, pueden ser registradas desde la superficie corporal permitiéndonos por tanto, obtener de una forma incruenta la evolución eléctrica del ciclo cardíaco. (Ver animación 1)
El conjunto de ondas obtenidas durante un ciclo cardíaco, como consecuencia del registro de la actividad eléctrica cardíaca es lo que denominamos ELECTROCARDIOGRAMA. De él podemos obtener información del estado funcional del corazón en cuanto a su excitación y propagación del potencial de acción, así como de las posibles alteraciones asociadas.
El registro electrocardiográfico refleja en papel o monitor, la gráfica resultante de como "ven" los electrodos de registro situados en la superficie corporal, los cambios eléctricos que se producen en cada ciclo cardíaco. Es decir, si hay corrientes y si éstas van o vienen hacia los electrodos exploradores, así como la intensidad de las mismas. Las corrientes son siempre extracelulares. (Ver animación 2)
ANIMACIÓN 2.
ONDAS DEL REGISTRO DE LA ACTIVIDAD ELÉCTRICA DEL CORAZÓN. ELECTROCARDIOGRAMA.
La amplitud de las corrientes depende de la intensidad de las corrientes extracelulares durante el paso del potencial de acción, y ésta depende del número de células activas en cada momento. De acuerdo con la constitución celular cardíaca, son las células musculares auriculares y ventriculares las únicas que por su número son capaces de generar corrientes extracelulares medibles. No obstante, estas corrientes son demasiados pequeñas (< 1 mV) lo que supone la necesidad de su amplificación para que puedan ser registradas. (Calibración 1 mV = 1 cm). Cuando el registro es en papel, éste se mueve a una velocidad de 25 mm/s. El método fue desarrollado a principios del siglo XX por Willem Eithoven (1860-1927) en Leiden y August Volney Waller (1816-1870) en Londres.
ANIMACIÓN 3.
CAMPOS ELÉCTRICOS EN EL CORAZÓN.
CAMPOS ELÉCTRICOS CARDÍACOS
La propagación de la excitación sinusal en forma de potencial de acción en cada ciclo de actividad cardíaca, crea contínuamente dos regiones cardiacas. Una región positiva que aún no se ha despolarizado y otra negativa que ya se ha despolarizado. (Ver animación 3)
La diferencia de potencial que se crea entre la región positiva y la negativa, crea corrientes que van siempre del polo positivo al negativo. Corrientes que son las que pueden medir los electrodos de superficie, gracias a que se propagan por el líquido extracelular que actúa como conductor (conductor de volumen).
Antes de la activación todo el corazón estará cargado positivamente, porque está repolarizado totalmente (no hay por tanto, corrientes eléctricas propagables)(se recuerda que las corrientes eléctricas que estamos analizando son extracelulares). Y cuando está totalmente despolarizado, estará cargado negativamente (en este instantes, tampoco habrá corrientes eléctricas medibles).
ANIMACIÓN 4.
EL CORAZÓN COMO UN DIPOLO ELÉCTRICO: ORIGEN DEL VCG
DIPOLO ELÉCTRICO. ORÍGEN DEL VCG
Los dos frentes eléctricos, de signo contrario, que se producen durante la evolución del ciclo cardíaco, forman un DIPOLO ELÉCTRICO INSTÁNTANEO, que avanza en el tiempo y en el espacio. (Ver animación 4)
La representación escalar de un dipolo eléctrico es un VECTOR ELÉCTRICO que tiene una dirección representada por el eje horizontal que une ambos frentes y una magnitud representada por la diferencia de potencial. El plano vertical que separa equidistantemente a ambas cargas representa el plano de potencial cero. El sentido del vector siempre señala hacia la zona cargada positivamente.
Si cada instante eléctrico en la onda de despolarización cardíaca o dipolo la representamos por un vector equivalente podemos obtener un conjunto de vectores instantáneos que representan la activación de la aurícula, la de los ventrículos, así como la repolarización ventricular.
Si unimos los extremos positivos de todos los vectores obtenidos en cada fase, obtenemos el VECTORCARDIOGRAMA, cuyo contorno (asa vectorial) nos indica los cambios en magnitud y dirección del proceso de la despolarización cardiaca.
La suma escalar de todos los vectores incluidos en el asa vectorial nos dará el vector eléctrico medio para la despolarización auricular, la ventricular y la repolarización ventricular.
ANIMACIÓN 5.
EJE ELÉCTRICO CARDÍACO
EJE ELÉCTRICO MEDIO CARDÍACO
Debido a la masa muscular de los ventrículos, los eventos eléctricos que originan durante su despolarización son de gran amplitud, por lo que prácticamente dominan sobre el resto. Por ello, si representamos el vector medio de todos los vectores generados en cada instante de despolarización ventricular, obtendremos el vector eléctrico medio o EJE ELÉCTRICO MEDIO CARDÍACO, que suele coincidir con el eje longitudinal anatómico del corazón, porque es el vector dominante dada la gran masa ventricular que se despolariza. (Ver animación 5)
Este EJE ELÉCTRICO MEDIO es el resultante de la suma escalar de tres vectores eléctricos medios que representan tres momentos importantes de la despolarización ventricular. El vector 1 que representa la despolarización de la masa septal del tabique interventricular y ventrículo derecho, de dirección hacia adelante y hacia la derecha y origen de la deflexión Q del ECG estándar. El segundo vector importante, el 2, se debe a la despolarización de la masa ventricular que origina la deflexión R. El vector 3 se debe a la activación de las porciones basales del corazón que se dirige hacia la derecha y hacia arriba y origina la deflexión S. Considerando que todos ellos se originan en un punto común que sería el centro eléctrico del corazón, la suma escalar de estos tres vectores medios nos dará el vector eléctrico medio de cada fase, cuya amplitud será igual a la amplitud de la onda correspondiente QRS en el ECG.
ANIMACIÓN 6.
REGISTRO DEL ELECTROCARDIOGRAMA (ECG).
REGISTRO DEL ELECTROCARDIOGRAMA (ECG)
La amplitud y orientación de las ondas que componen el registro electrocardiográfico dependerá de la posición de los electrodos de registro con respecto a la fuente de corriente. La amplitud de la onda registrada viene determinada por la intensidad de la corriente generada en el dipolo instantáneo y por el coseno del ángulo que forma la dirección del dipolo con la dirección de los electrodos de registro. Cuando el ángulo es cero, la amplitud será máxima, es decir cuando la dirección del dipolo coincida con la de los electrodos, la amplitud de la corriente registrada será máxima. Sin embargo, cuando el ángulo sea de 90º el coseno será 0 y la amplitud será cero.
En un diseño de registro con dos electrodos como el de la figura, uno será el activo y el otro el de referencia. Si la corriente positiva en el electrodo activo o explorador es mayor que en el de referencia, por convención la onda o deflexión registrada irá hacia arriba. Si por el contrario la corriente positiva en el electrodo activo es menor que en el de referencia, la onda o deflexión registra será hacia abajo.
Teniendo en cuenta lo indicado, el registro resultante del electrodo explorador dependerá de:
1. la distancia al origen de la corriente
2. el ángulo con respecto a dicho origen,
3. la intensidad de la corriente generada.
Es evidente que la amplitud del registro dependerá no solo de la distancia al foco y el ángulo entre las direcciones, sino también del electrodo de referencia que elijamos. Éste puede ser tierra (0 potencial) o puede ser un electrodo colocado en cualquier punto del organismo, siendo su potencial el potencial cero o de referencia.
De acuerdo con todo lo indicado, para el registro del ECG se pueden utilizar diferentes disposiciones de los electrodos de registro en diferentes planos con respecto al corazón, así como diferentes electrodos de referencia. Con ello se obtienen diferentes DERIVACIONES útiles para la interpretación de las características eléctricas del corazón.
DERIVACIONES EN EL ECG
En el plano frontal podemos realizar dos tipos de medidas: Medidas de la diferencia de potencial entre un electrodo activo o explorador y un potencial de referencia, son las derivaciones monopolares, o bien entre dos electrodos situados a la misma distancia del corazón, derivaciones bipolares. En total son seis derivaciones (tres bipolares o de Einthoven (I, II y III) y tres monopolares o de Goldberg (aVR, aVL y aVF) también denominadas derivaciones aumentadas de los miembros. (Figura 1)
Plano transversal u horizontal: Derivaciones monopolares precordiales. Son seis derivaciones donde cada electrodo mide el potencial eléctrico de la musculatura cardíaca inmediatamente próxima.
ANIMACIÓN 6.
DERIVACIONES BIPOLARES.
DERIVACIONES BIPOLARES
Se colocan los electrodos formando un triángulo equilátero (triángulo de Einthoven) en cuyo centro se encuentra el corazón. (Ver animación 6)
Dos electrodos en los hombros (uno en cada uno, normalmente se hace en las muñecas) y otro en la parte inferior del tórax, aunque normalmente se coloca en uno de los tobillos (el izquierdo). La onda positiva que se desplaza hacia el electrodo activo produce una deflexión positiva en el registro, y la que se aleja una deflexión negativa. Un electrodo actúa como negativo y el otro como positivo.
Derivación I: mide diferencia de potencial entre lado derecho e izquierdo del tórax, siendo el polo positivo el brazo izquierdo. El electrodo explorador se encuentra a 0º en el sistema triaxial o el hexagonal de Bayley.
Derivación II: brazo derecho – pierna izquierda, siendo la pierna izquierda el polo positivo. El electrodo explorador se encuentra a 60º.
Derivación III: brazo izquierdo – pierna izquierda, siendo la pierna el polo positivo. El electrodo explorador se encuentra a 120º.
Aunque los electrodos se ponen en las extremidades por comodidad de medida, es una extensión del triángulo equilátero inicial que se pretende (triángulo de Einthoven), al ubicar teóricamente los electrodos en los dos hombros y a la altura del ombligo, estando en el centro la fuente eléctrica, el corazón. Pero como el organismo actúa como un conductor de volumen, esta ubicación se puede extender a las extremidades.
ANIMACIÓN 7.
DERIVACIONES MONOPOLARES.
DERIVACIONES MONOPOLARES
Con el mismo diseño que las bipolares, pero referenciándose la medida a un potencial suma de los potenciales de los otros electrodos de registro. (Animación 7) Con dos posibilidades:
1) El electrodo indiferente o negativo se obtiene uniendo mediante resistencias las tres derivaciones (central terminal de Wilson). La amplitud es menor que la estándar.
2) Electrodo negativo o referencia formado por la unión a través de resistencias de las dos extremidades opuestas al electrodo activo o positivo (Goldberg), que da una amplitud mayor que las estándar (50% mayor) es el utilizado normalmente, por eso se denominan aumentadas.
Estas derivaciones son:
aVL: Polo positivo en brazo izquierdo. El electrodo explorador se encuentra a -30º en el sistema hexagonal de ejes de Bayley.
aVF: Polo positivo en pie izquierdo. El electrodo explorador se encuentra a 90º.
aVR: Polo positivo en el brazo derecho. El electrodo explorador se encuentra a -150º. La disposición del electrodo positivo de éstas es equidistante con las I, II y III.
I = aVL – aVR
II = aVF – aVR
III = aVF – aVL
Los registros obtenidos son similares a los bipolares, aunque aumentados y con direcciones ligeramente diferentes en el plano frontal.
DERIVACIÓN PRECORDIAL MONOPOLAR
Las medidas eléctricas también se pueden realizar en el plano transverso. Son seis derivaciones monopolares que toman como referencia la suma de los tres potenciales registrados en las tres extremidades. Por la situación de los electrodos, cada uno "ve" el fenómeno eléctrico cardiaco de forma localizada y entre los seis se consigue una disección transversal de la propagación del potencial de acción durante el ciclo cardiaco. Así pequeños problemas localizados pueden evidenciarse con este sistema de registro, pero al mismo tiempo la proximidad entre ellos y las estructuras torácicas hacen difícil calcular el eje eléctrico medio. (Figura 2)
Cuando la inflexión de la onda es hacia arriba se considera por convención que el electrodo de registro es positivo con respecto a al potencial de referencia.
Las derivaciones son:
V1: cuarto espacio intercostal a la derecha del borde del esternón.
V2: cuarto espacio intercostal a la izquierda del borde del esternón.
V3: entre V2 y V4
V4: intersección de la línea medioclavicular izquierda con el 5º espacio intercostal (que coincide con el ápex cardíaco).
V5: intersección de la línea axilar anterior izquierda con la horizontal que pasa por el V4.
V6: intersección de la línea axilar media con la horizontal que pasa por V4 y V5.
Se sitúan tal como se ve en la figura, y los registros obtenidos nos indica la evolución espacial del vector cardíaco. V1 y V2 son negativas, por su situación próximas a la base ventricular. V4, V5 y V6 son positivas por su proximidad a la punta del corazón. V3 es equidistante (50% positiva, 50% negativa).
El vector cardíaco sale del punto cero del campo eléctrico y se proyecta sobre los seis ejes radiados que parten del origen y se dirigen hacia cada uno de los electrodos. La proyección es positiva cuando el vector señala al electrodo activo.
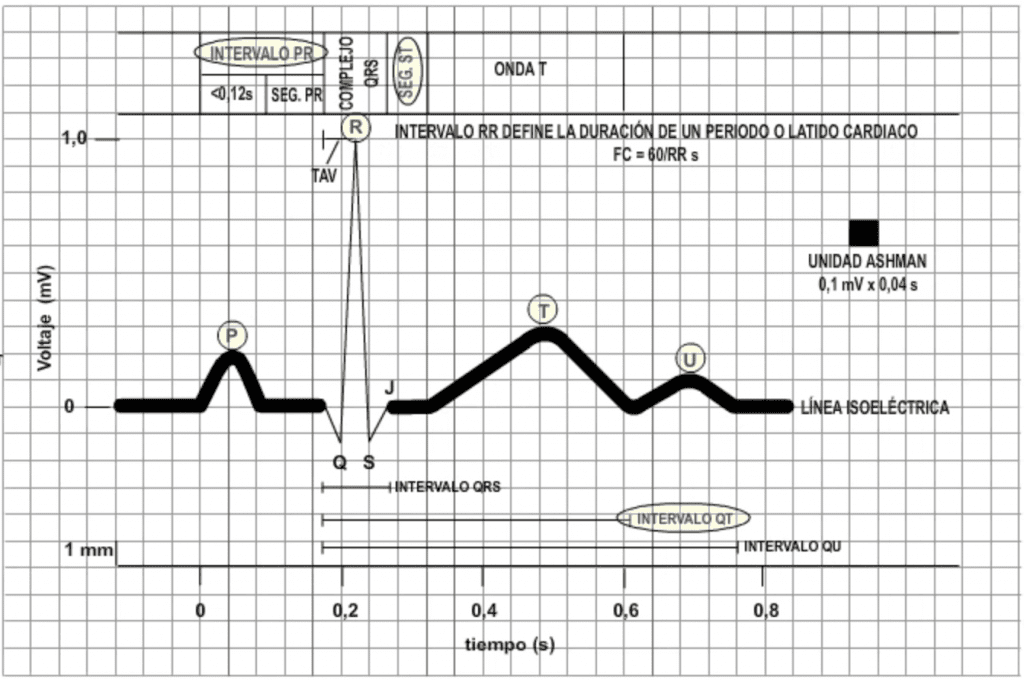
ONDAS, INTERVALOS Y SEGMENTOS EN EL ECG
Definición de los componentes característicos de un registro electrocardiográfico tomados en la derivación bipolar II.
Segmentos: trayectos que se encuentran entre las dos puntas u ondas.
Intervalo: abarca ondas y segmentos.
Onda P: onda de despolarización del músculo auricular. Su amplitud normal no debe exceder los 0,25 mV
Intervalo PQ: tiempo invertido en la propagación de la excitación por la aurículas, nodo AV, haz de His y las ramas ventriculares (0,18 a 0,20 s), el mayor tiempo se invierte en el cruce del nodo AV.
Complejo QRS: onda de despolarización ventricular. Tiempo =< 0,1 s. Si la duración es mayor de =,12 s es índice de transtornos en la conducción ventricular.
Onda Q: deflexión que precede a la R y corresponde a la despolarización del tabique interventricular.
Onda R: deflexión que corresponde al vector que representa la despolarización de la masa ventricular.
Onda S: deflexión que sigue a la onda R y corresponde con la despolarización de las zonas basales ventriculares.
Segmento ST: línea isopotencial que representa la fase meseta de todas las células ventriculares, coincide con la contracción ventricular. Su duración depende de la frecuencia.
TAV: (deflexión Intrinsecoide o Tiempo de Activación Ventricular) tiempo transcurrido entre el inicio del complejo QRS y el nadir de la onda R
Punto J: Es el punto isoeléctrico y se alcanza cuando todo el ventrículo está despolarizado.
Onda T: onda de repolarización ventricular. Tiene la misma polaridad que la onda R.
La repolarización no es simétrica a la despolarización, porque es más rápida en la punta del corazón que en la base y en la pared externa del corazón que en la interna.
Onda U: aparece algunas veces, posible despolarización de las bases ventriculares
Intervalo QT: representa la duración total de la sístole eléctrica ventricular. Normalmente oscila entre 0,32 y 0,40 s.
Segmento TP: línea isopotencial de inactividad cardíaca.
Intervalo RR: corresponde a la duración de un periodo cardíaco. Se utiliza para medir la frecuencia cardíaca. Tiempo normal es de 0,8 s., lo que supone una frecuencia de 75 latidos/min.
La repolarización auricular no puede verse, dada la pequeña masa muscular, quedando oculta por la despolarización ventricular.
ANIMACIÓN 8.
Relación entre el VCG y el ECG.
RELACIÓN ENTRE EL VCG Y EL ECG
En la animación se muestra como cada onda característica del ECG refleja el desarrollo del vectorcardiograma correspondiente. Así, el vectorcardiograma de la despolarización auricular determina la onda P del ECG; el vectorcardiograma originado durante la despolarización ventricular determina el complejo QRS, y el vectorcardiograma de la repolarización ventricular origina la onda T. (Ver animación 8).
ANIMACIÓN 9.
Relación entre el VCG y el ECG.
MORFOLOGÍA DEL ECG EN LAS DERIVACIONES FRONTALES
La morfología del ECG en las diferentes derivaciones frontales, reflejan la forma en que cada electrodo "ve" la posición del vector medio que representa a cada etapa eléctrica del corazón es decir, durante la despolarización de las aurículas, la de los ventrículos y su repolarización, así como los tiempos donde no se producen corrientes apareciendo una línea isopotencial o isoeléctrica. (Ver animación 9)
CRITERIOS DE NORMALIDAD:
Onda P: Es pequeña y redondeada, su polaridad depende del electrodo pero su duración normal debe ser menor de 0,12 s., y su altura no superior a 2,5 mm. Se valora mejor en la derivación DII.
Complejo QRS: Corresponde al eje eléctrico que en un adulto normal se sitúa entre 0º y +90º.
La onda Q en DI, DII, aVF y aVL no debe exceder de anchura 0,03 s ni 1/4 de la deflexión R que le sigue.
En aVL es posible si el eje está entre +75º y +90º.
En DIII se ignora porque al ser bipolar resulta de aVF-aVL. En aVR debe ser ignorada, ya que esta derivación recoge potenciales endocavitarios.
La onda R en aVL no debe exceder de 13 mm y en aVF de 20 mm.
La onda T concuerda siempre con la dirección del QRS. Si QRS se aproxima a 0º la onda T es pequeña y positiva o negativa.
El ángulo entre el eje del QRS y el de la onda T no debe exceder los 45º.
El intervalo PR o PQ debe durar entre 0,12 a 0,20 s, aunque puede variar ligeramente con la edad o la frecuencia.
El intervalo QT varia con la frecuencia cardíaca.
ANIMACIÓN 10.
Morfología del ECG en las derivaciones precordiales.
MORFOLOGÍA DEL ECG EN LAS DERIVACIONES PRECORDIALES
La morfología del ECG en las diferentes derivaciones precordiales, refleja la forma en que cada electrodo "ve" en el plano transversal, la posición del vector medio que representa a cada etapa eléctrica del corazón es decir, durante la despolarización de las aurículas, la de los ventrículos y su repolarización, así como los tiempos donde no se producen corrientes apareciendo una línea isopotencial o isoeléctrica. (Ver animación 10).
CRITERIOS DE NORMALIDAD:
Onda P: Positiva en V4, V5 y V6.
Positiva, negativa o bifásica en V1 y V2.
Complejo QRS:
La onda R no excede de 8 mm en V1
La onda R no excede de 27 mm (V5-V6)
La onda S no más profunda de 30 mm
R+S inferior o igual a 40 mm
La duración del complejo QRS inferior o igual a 0.10s
La onda Q inferior o igual a 0.03s y no superior a 1/4 de la onda R siguiente.
La onda T positiva de V4 a V6. Invertida a menudo en V1 y a veces en V2. Y la altura de dicha onda no superior a 2/3 ni menos de 1/8 de la onda R precedente (V3-V6).
La onda U es positiva en todas las derivaciones donde la onda T sea positiva. Y suele ser menor del 25% de la onda T precedente.
INTERPRETACIÓN DEL ECG
La interpretación del ECG debe realizarse de forma sistemática atendiendo a los siguientes parámetros (figura 4):
- Frecuencia cardíaca: Hay varias formas: Dividir 1500 por el número de líneas verticales (0,04s entre dos líneas) de un intervalo RR, siempre y cuando el ritmo sea regular, si no es necesario promediar varios intervalos RR. Otra forma es dividir 300 entre el número de unidades Ashman que hay entre dos Rs. O dividir 60 por el valor en segundos entre dos RR consecutivas.
- Ritmo
Sinusal cuando cada complejo QRS va precedido de una onda P de morfología sinusal. Se habla de arritmias cuando se pierda el ritmo sinusal y cuando se altere la frecuencia y duración de los intervalos de conducción. La distancia R-R tiene que ser uniforme.
- Cálculo del eje eléctrico medio del corazón
Será objeto de los siguientes apartados. Con él podemos estudiar la posición espacial del corazón, así como los crecimientos ventriculares.
–INTERVALO PR O PQ
Se mide desde el inicio de la onda P hasta la primera deflexión positiva R o negativa Q del complejo QRS. Estudiamos así el tiempo de conducción desde la aurícula a los ventrículos. Las desviaciones de la normalidad, supondrán problemas en el sistema conductor.
- INTERVALO QT
Se mide desde el inicio del complejo QRS hasta el final de la onda T. El aumento de la frecuencia cardíaca se hace a consta de este intervalo. Debe corregirse en función de la frecuencia cardíaca a través de la siguiente fórmula:

donde QTc es el intervalo QT corregido y el intervalo RR es el período entre dos complejos QRS. Todos los intervalos se registran en segundos. La prolongación del intervalo QTc está implicada en el desarrollo de la taquicardia ventricular polimorfa en entorchado . El QTc suele ser difícil de calcular porque el final de la onda T en general no se define con claridad o está fusionado con la onda U subsiguiente. Numerosos fármacos están implicados en la prolongación del intervalo QT.
- EL COMPLEJO QRS
Ya lo hemos analizado en las diferentes derivaciones en lo referente a su normalidad. El tamaño de su amplitud nos da idea del aumento de la masa ventricular derecha o izquierda o ambas.
La onda Q es la deflexión descendente inicial y su duración normal es < 0,05 segundos en todas las derivaciones, excepto en V1–V3, en las cuales cualquier onda Q se considera anormal e indica un infarto de miocardio actual o pasado.
La onda R es la primera deflexión ascendente; no se definieron criterios absolutos para su altura o su tamaño normal, aunque las ondas R más bajas pueden deberse a hipertrofia ventricular. Una segunda deflexión ascendente en el complejo QRS se denomina R′.
La onda S es la segunda deflexión descendente en presencia de onda Q y la primera deflexión descendente cuando no se encuentra onda Q.
El complejo QRS puede estar formado sólo por la onda R, las ondas QS (sin R), las ondas QR (sin S), las ondas RS (sin Q) o por RSR′, en función de la derivación del ECG, el vector y la existencia de cardiopatías.
En condiciones normales, el complejo QRS dura entre 0,07 y 0,10 segundos. Un intervalo de entre 0,10 y 0,11 segundos representa un bloqueo incompleto de una rama del fascículo de His o un retraso inespecífico de la conducción intraventricular, lo que se define de acuerdo con la morfología del complejo QRS. Un intervalo ≥ 0,12 seg se considera bloqueo de rama completo o retraso de la conducción intraventricular.
El eje normal del complejo QRS oscila entre 90° y −30°. Un eje de entre −30° y −90° indica una desviación a la izquierda y se identifica en el bloqueo del fascículo anterior izquierdo (−60°) y en el infarto de miocardio inferior.
Un eje de entre 90° y 180° implica una desviación a la derecha y se presenta en cualquier trastorno que aumente las presiones pulmonares y produzca hipertrofia ventricular derecha (cor pulmonale, embolia pulmonar aguda, hipertensión pulmonar), así como también en el bloqueo de la rama derecha o posterior izquierda del fascículo de His.
- SEGMENTO ST
No debe estar desviado de la línea isoeléctrica más de 1 mm. El punto J definido en este segmento nos sirve para diagnosticar lesiones cardíacas (como las ocurridas en un infarto), ya que dicho punto J define el momento de despolarización total del corazón, por lo que no debe haber corrientes, es decir potencial 0.
La elevación del segmento ST puede ser debido a:
-Repolarización temprana
-Hipertrofia ventricular izquierda
-Isquemia e infarto de miocardio
-Aneurisma ventricular izquierdo
-Pericarditis
-Hiperpotasemia
-Hipotermia
-Embolia pulmonar
La depresión del segmento ST puede deberse a
-Hipopotasemia
-Digoxina
-Isquemia subendocárdica
-Cambios recíprocos en el infarto agudo de miocardio
- LA ONDA T
Lo normal es que el ascenso sea lento y el descenso rápido, y en general no mayor que el complejo QRS. La onda T suele ser regular y redondeada, pero puede ser de baja amplitud en pacientes con hipopotasemia e hipomagnesemia o alta y "picuda" en individuos con hiperpotasemia, hipocalcemia e hipertrofia ventricular izquierda.
El 80% de los adultos normales tienen onda T positiva y el resto negativa en V1.
En V2 el 95% de los adultos normales presentan onda T positiva y el resto negativa. Ahora, si la onda T es positiva en V1 y negativa en V2 es anormal.
En V3 a V6 la onda T es positiva y no suele ser menor de 1/8 ni mayor de 2/3 de la onda R precedente.
- LA ONDA U
Es positiva en todas las derivaciones en donde la onda T sea positiva. Normalmente es menor del 25% de la onda T precedente. Si es negativa es anormal. Suele presentarse en pacientes con hipopotasemia, hipomagnesemia o isquemia. También puede identificarse en personas sanas.
ANIMACIÓN 11.
Cálculo del eje eléctrico cardíaco por el método de Einthoven.
CÁLCULO DEL EJE ELÉCTRICO CARDÍACO: MÉTODO EINTHOVEN
Ya que hemos visto que el complejo QRS del ECG representa la evolución del vectorcardiograma de la activación ventricular izquierda, y que en éste último podemos obtener el vector eléctrico medio del corazón, que refleja a su vez, el eje anatómico del corazón, el análisis de las ondas QRS, nos permitirá obtener el eje eléctrico cardíaco de una forma más rápida y sencilla que a través del vectorcardiograma.
Para ello hay dos métodos: uno basado en la 2ª ley de Kirchoff que nos dice que en un circuito eléctrico la suma algebráica de los potenciales medidos en todos sus puntos debe ser cero: DI + DII + DIII = 0. Y el otro, aunque menos exacto, es más rápido y se basa en que cuando una onda del ECG es isodifásica (o se aproxima), sabemos que la dirección del eje debe estar aproximadamente a 90º del eje del electrodo explorador donde se registra dicha onda isodifásica.
El primer método es el que se representa en la animación 11. Se conoce como el método de Einthoven, por ser este científico quién lo diseñó. Para lo cual modificó la 2ª ley de Kirchoff, cambiando la polaridad de una de las derivaciones, de esta forma la LEY DE EINTHOVEN dice que DI + DIII = DII.
Es decir, que para calcular el eje eléctrico cardíaco basta con medir el vector resultante del complejo QRS de la primera derivación y el de la tercera, y su suma algebráica nos dará el vector que representa el eje eléctrico cardíaco.
Los pasos a seguir se señalan en la animación. Con una regla se mide en mm la onda más positiva y la más negativa del complejo QRS, y se suman algebráicamente los valores obtenidos. Valor resultante que se lleva al sistema de ejes triaxial de las derivaciones bipolares. Donde cada eje estará debidamente milimetrado, para representar sobre él el vector resultante, con el sentido que indique la suma algebráica. Es decir, si es positivo el valor resultante, la cabeza del vector mirará hacia el polo positivo del electrodo explorador. Si es negativo, mirará en sentido contrario.
Una vez representados los dos vectores correspondientes a DI y DIII, se traza una perpendicular al eje correspondiente para cada una de las derivaciones, conrtando a éste en el punto donde acaba la cabeza del vector. El punto de encuentro de ambas perpendiculares, define la cabeza del vector que representará al eje eléctrico cardíaco, y la magnitud viene definida por la longitud de la línea que une dicho punto con el origen del sistema triaxial de ejes.
El valor normal para el eje eléctrico cardíaco se encuentra comprendido entre +90º y +30º. Ondas R en DII y aVF. Desviado hacia la izquierda (0º) se ve en aVL + y aVF -. O la derecha (>+90º) se ve DI – y en aVF +.
ANIMACIÓN 12.
Cálculo del eje eléctrico cardíaco: Método isodifásico puro.
CÁLCULO DEL EJE ELÉCTRICO CARDÍACO: MÉTODO ISODIFÁSICO
El método de las ondas isodifásica consiste en buscar aquella derivación que muestre un QRS isodifásico o lo más próximo a esa condición. Si es isodifásico puro (ver animación 12), la dirección del vector o eje eléctrico cardíaco será perpendicular a la derivación isodifásica. Su sentido vendrá dado por la polaridad de la onda R de la derivación perpendicular a la isodifásica.
ANIMACIÓN 13.
Cálculo del eje eléctrico cardíaco: Método isodifásico no puro.
En el caso de que no sea isodifásica pura (ver animación 13), el proceso es idéntico al anterior, variando solamente en la situación final del eje eléstrico medio que será 15º a la derecha o la izquierda del resultante si fuera isodifásica pura, dependiendo de cual de las dos ondas isodifásica es mayor. Si es la positiva se le sumará +15º y si es negativa se le sumará -15º.
FISIOLOGIA. / CARDIOVASCULAR. / CORAZÓN. / CONDUCTIBILIDAD CARDÍACA / ELECTROCARDIOGRAMA
ENLACES DEL TEMA EN LA WEB
- Simulación sobre el electrocardiograma.
- Electrocardiograma (Wikipedia)
- Electrocardiograma (MedlinePlus)
- La onda U negativa
- Electrocardiografía
- Electrocardiografía. Posiciones del corazón.
- Cómo leer un EKG.
VIDEOS EN YOUTUBE
- ¿Cómo hacer un electrocardiograma?
- Arritmias cardíacas
- El sistema de conducción cardíaca y la relación con el ECG. Alila Medical Media
- Interpretación del electrocardiograma
PATOLOGÍAS
![]()




 Views Today : 55
Views Today : 55 Views This Month : 1920
Views This Month : 1920 Views This Year : 27543
Views This Year : 27543 Total views : 313606
Total views : 313606