Ingrese su ID de correo electrónico
FISIOLOGIA. / CARDIOVASCULAR. / CORAZÓN. / CONDUCTIBILIDAD CARDÍACA
CONDUCTIBILIDAD O DROMOTROPISMO DE LAS CÉLULAS CARDÍACAS
CONDUCTIBILIDAD CARDÍACA
Todas las células del corazón conducen el potencial de acción sin decremento, excitando las células vecinas a través de las gap-junctions existentes. La propagación del Va (potencial de acción) por el sistema conductor es dirigida en un sentido, pero en la masa muscular es radial. Sin embargo la mecánica cardiaca requiere una sincronización entre la contracción de las aurículas, que vierten sangre en los ventrículos y la contracción de los ventrículos.
Para ello, existe una desconexión funcional entre aurículas y ventrículos, gracias al anillo fibroso valvular, por lo que la única conexión entre aurículas y ventrículos se produce por el tejido conductor. La activación auricular supone la activación muscular casi simultánea de todo el miocardio auricular. La activación ventricular supone, debido a la mayor masa muscular, una activación secuencial que va desde el endocardio al epicardio y desde el septum al ápice y de ahí a las bases ventriculares.
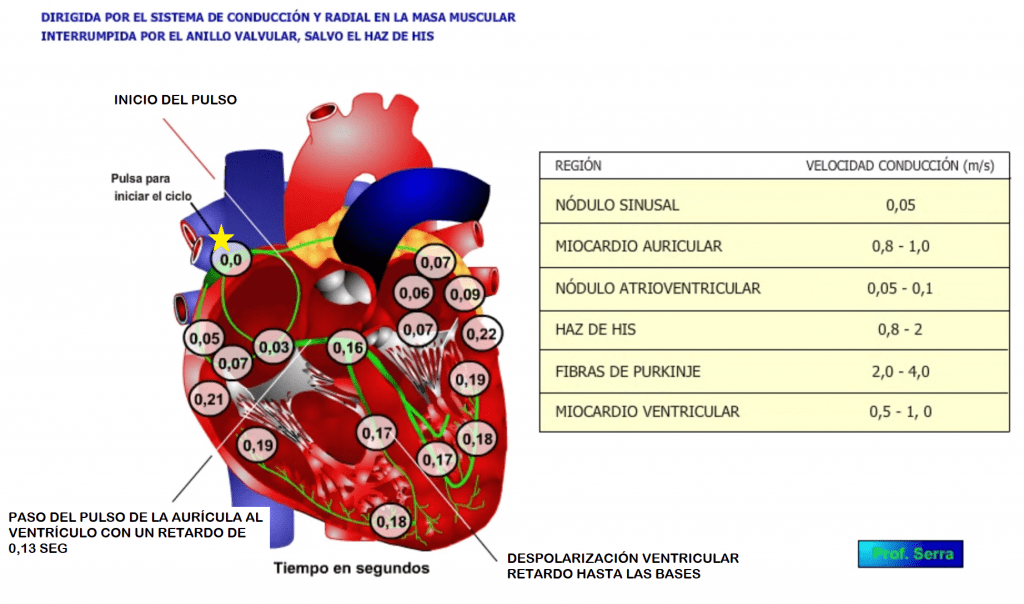
Como se ve en la figura 1, la transmisión del impulso generado en el nodo SA, tarda en llegar al último punto auricular 0,09 s, mientas que al último extremo ventricular tarda 0,22 s. En la transmisión aurículo – ventricular se produce un retardo de 0,12 s.
LA VELOCIDAD con que una célula propaga el Va en su membrana depende de las características de su Va y de su resistencia eléctrica longitudinal. Cuanto más amplia y pendiente sea la fase 0 de su Va y más gruesa sea su sección, más rápidamente propagará el Va. Esto explica que los nódulos conduzcan muy lentamente, pues sus células son pequeñas con un potencial lento, y que las fibras de Purkinje sean las más rápidas pues son células más grandes y presentan un Va rápido. (Ver tabla)
Los factores que influyen en la velocidad de propagación del Va son:
– pendiente de la fase 0
– tiempo de repolarización
– amplitud del potencial capaz de despolarizar a células adyacentes.
– concentración extracelular de potasio
– diámetro de las fibras
– actividad del sistema nervioso
– drogas
CONDUCCIÓN AURICULAR
El potencial de acción (Va) generado en el nodo sinusal activa inicialmente a las células musculares auriculares. En el nodo sinusal se distinguen dos tipos de células las células P o pacemaker, ovoideas y pálidas y las células T o de transición, de forma alargada que se sitúan entre las células P y las células musculares auriculares. El impulso se propaga como una onda circular que invade progresivamente todas las células musculares de la pared auricular a una velocidad de 1 m/s.
Para explicar la contracción sincrónica de ambas aurículas, a pesar de la diferente distancia que el potencial de acción recorre para activar las células contráctiles de la aurícula izq. y derecha, se ha propuesto que existen vías preferentes de conducción que conducen el potencial de acción a mayor velocidad (el fascículo interatrial o de Bachmann y el internodal , anterior, medio y posterior) aunque no se ha demostrado la existencia de tejido específico de conducción en la masa muscular auricular. Se estima que es la propia ordenación espacial de las fibras musculares auriculares las que constituyen estas vías preferentes funcionales.
La onda de despolarización tarda unos 40 ms. en llegar al nodo AV y unos 90 a las células más alejadas de la aurícula izquierda.
CONDUCCIÓN AURICULO-VENTRICULAR
El potencial de acción (Va) a la vez que activa las fibras musculares auriculares alcanza el nódulo atrioventricula(NAV), situado en el lado derecho del septum interauricular, próximo a la válvula tricúspide y el seno coronario. (Figura 3)
En el NAV se distinguen funcionalmente 3 regiones:
1. La aurículo-nodal (AN) formada por células de transición (T) que se sitúan entre las células contráctiles y las de la región nodal.
2. La región Nodal (N) en la que predominan células pequeñas de Va lento y muy poco excitables. En esta región se produce:
2.1. Un retardo en la conducción del Va. Se reduce a 0.02-0.05 m/s la velocidad de conducción y la despolarización del haz de His no ocurre hasta 90-100 ms. después de haberse activado el nódulo. Este retardo determina que las aurículas y los ventrículos no se contraigan al mismo tiempo, permitiendo que la sangre impelida por la contracción auricular pueda llenar los ventrículos antes que estos se contraigan.
2.2. Un bloqueo en la conducción cuando el número de impulsos que alcanzan al NAV es superior a su capacidad máxima de conducción. El periodo refractario relativo de las células de la región N es muy largo y esto limita a 180 el número máximo de impulsos que es capaz de conducir por minuto. Cuando la frecuencia de Va que llegan a esta región es mayor, se encuentran a las células en PRA y por tanto, no excitables, bloqueándose su conducción.
2.3. Una conducción anterógrada, pues aunque la conducción retrógrada (desde ventrículos a aurículas) puede ocurrir es poco probable, pues la velocidad de conducción en sentido retrógrado es menor que en el anterógrado y por tanto el número de impulsos que pueden circular en sentido inverso es menor y se bloquean antes.
3. La región de transición entre el nódulo y el haz de His (NH) en la que existen células de transición y células P que son las que funcionan como marcapasos cuando se bloquea totalmente la conducción aurículo-ventricular.
En algunas ocasiones la activación se propaga además de por la vía normal (NAV-Haz de His), por una derivación secundaria de fibras rápidas que comunican la aurícula con el ventrículo. Se crea así un mecanismo de reentrada que lleva a una sobreexcitación ventricular, síndrome de pre-excitación ventricular o de Wolff – Parkinson – White.
Los antagonistas del Ca2+ retrasan la conducción aurículo-ventricular, así como la estimulación vagal o la aplicación de fármacos como la adenosina o la digital. La estimulación simpática acelera el tiempo de conducción.
CONDUCCIÓN VENTRICULAR
Activado el haz de His, el potencial de acción se propaga a través de dicho haz, cursando por el endocardio hacia el lado derecho del septum unos 12 mm para dividirse en dos ramas. La derecha, que es continuación del haz y desciende por el lado derecho del septum; y la izquierda (de mayor diámetro) que sale perpendicularmente y cruza el tabique, bifurcándose a su vez en en una división anterior y otra posterior. Luego se ramifican en una red extensa de fibras: las fibras de Purkinje (las células cardíacas más grandes (70-80 um)). La alta velocidad de conducción (1-4 m/s) permite que se activen con muy poca diferencia de tiempo ambos ventrículos. Primero se activa todo el endocardio siguiendo a menor velocidad (0,3 a 0,4 m/s) la activación del epicardio. (Figura 4)
La contracción ventricular se inicia en el septum (haciéndose más rígido y actuando como punto de anclaje para el resto del músculo cardíaco) y los músculos papilares (evitando la reversión valvular durante la eyección ventricular). Aunque la masa del ventrículo derecho es menor que la del izquierdo, la contracción es casi simultánea en ambos, debido a un aumento en la velocidad de conducción de la rama izquierda, ya que las fibras conductoras tienen mayor diámetro. El ápice se contrae antes que las bases ventriculares.
Las fibras de Purkinje presentan un tiempo de meseta mayor que en las células contráctiles, lo que les supone un mayor PRA, por lo que actúan como freno frente a despolarizaciones auriculares prematuras, con mayor efectividad a bajas frecuencias, ya que la duración del PRA de estas fibras es inverso a la frecuencia de despolarización.
La despolarización ventricular invierte unos 75 ms.
MECANISMO DE REENTTRADA
Este fenómeno se explica porque normalmente (ver animación), cuando entra el potencial de acción (Va) en los ventrículos y excita a todas sus células miocárdicas, mientras que las fibras de conducción se encuentran en estado refractario , por lo que dicho Va se extingue. Una vez contraídas todas las fibras miocárdicas ventriculares, las fibras conductoras se encuentran en fase de repolarización, lo que supone la posibilidad de una nueva despolarización. Hasta que no llega otro Va nuevo no se produce una nueva excitación y contracción miocárdica. Ahora bien, si el Va que normalmente se extingue por no encontrar células excitables las encontrara, volvería a producir despolarización y contracción parcial, es decir se produciría un fenómeno de reentrada del Va.
Posibles mecanismos que favorecen este fenómeno:
– Cuando el trayecto del impulso es suficientemente largo como para que cuando vuelva el Va se encuentre ya células repolarizadas y excitables (corazones dilatados).
– Si disminuye la velocidad suficientemente como para que de tiempo a la repolarización de las células (bloqueo en el sistema de Purkinje, isquemia muscular, concentraciones elevadas de K+, etc.)
– Por disminución del periodo refractario celular (adrenalina, estímulos eléctricos repetidos, etc).
FISIOLOGIA. / CARDIOVASCULAR. / CORAZÓN. / CONDUCTIBILIDAD CARDÍACA
ENLACES DEL TEMA EN LA WEB
VIDEOS EN YOUTUBE
PATOLOGÍAS
![]()





 Views Today : 173
Views Today : 173 Views This Month : 2038
Views This Month : 2038 Views This Year : 27661
Views This Year : 27661 Total views : 313724
Total views : 313724